1. 「骨が少ないと言われた…でもオールオンフォーならできる?」最初の不安に寄り添う
・骨が少ないと診断された方の不安
インプラント治療を検討している多くの方が、不安を抱えるきっかけとなるのが「骨が足りません」「インプラントは難しいかもしれません」という一言です。噛めない状態に長く悩まされてきた方ほど、この言葉のショックは大きく、「もう治療できないのでは…」と感じてしまうことも少なくありません。特に、入れ歯が合わなくて痛い、うまく噛めない、見た目が気になるといった悩みを抱えている場合、やっと治療に踏み出したタイミングでの骨量不足の診断は大きな壁のように感じられます。
しかし、骨が少ないと言われたからといって、すべてのインプラント治療が不可能になるわけではありません。近年では骨の状態に応じたさまざまな方法が確立されており、中でもオールオンフォーは「骨が少ない人でも適応できる可能性がある治療法」として注目されています。
・なぜ骨が痩せてしまうのか
「なぜ自分の骨はこんなに薄いのだろう?」と不安に思う方も多いのですが、実は骨が痩せるのは特別なことではなく、歯を失った多くの方に起きる自然な現象です。歯がなくなると、噛む刺激が顎の骨に伝わらなくなるため、骨は徐々に吸収されて薄くなっていきます。特に長年入れ歯を使用している場合、入れ歯が骨に負担をかけ、通常よりも早いスピードで骨が痩せてしまうこともあります。
さらに、年齢による骨密度の低下、歯周病の進行、抜歯後の経過年数なども、骨量に影響を与える要因です。つまり、「骨が少ない」と診断されたからといって、それが自分のせいというわけではなく、多くの人が直面するごく一般的な問題なのです。
・オールオンフォーが“最後の希望”と呼ばれる理由
従来のインプラント治療では、1本の欠損に対して1本のインプラントを埋め込むことが基本でした。しかし、この方法では骨の幅や高さが不足しているとインプラントを固定するのが難しく、骨造成(骨をつくる処置)が必要になるケースも多くありました。そのため、骨量が少ない患者様の場合、「治療ができない」と言われてしまうことも珍しくありませんでした。
オールオンフォーは、このような課題を解決するために生まれた治療法です。最大の特徴は、残っている骨を最大限に活かし、4本のインプラントで上顎または下顎の人工歯列を支える仕組みにあります。特に、骨が残りやすい前方の骨を使い、後方のインプラントは角度をつけて埋入することで、骨の薄い部分を避けながら安定性を確保できるよう設計されています。
この「傾斜埋入」と呼ばれる技術によって、従来の方法では難しいとされたケースでも治療できる可能性が広がり、骨量が少ない方にとって大きな希望となっています。もちろん、すべての患者様に適応できるわけではありませんが、CTによる精密な診断を行うことで、多くの方が「オールオンフォーなら治療できるかもしれない」という新たな選択肢を得られるのです。
オールオンフォーは、単に“インプラントができるかどうか”という問題だけでなく、噛む機能や見た目の回復、生活の質の向上といった、患者様が本来望んでいる未来に近づくための治療法でもあります。骨量不足による不安で治療を諦めかけていた方にこそ、知っていただきたい選択肢といえるでしょう。
2. オールオンフォーの仕組み──少ない本数で全体を支える発想とは?
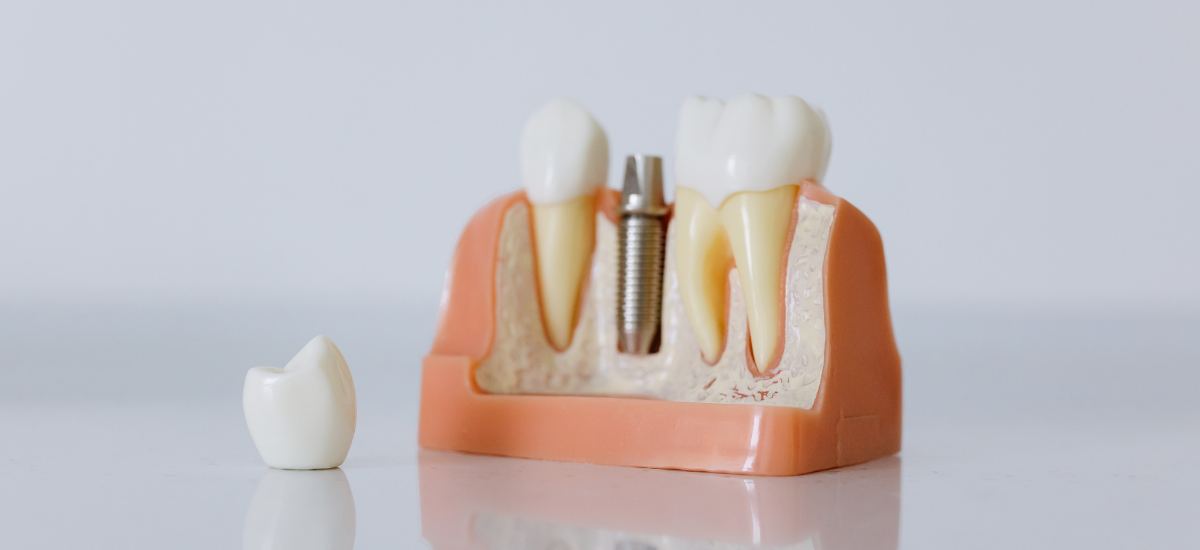
・4本のインプラントで固定する理由
オールオンフォーの最大の特徴は、上顎または下顎の人工歯列を「わずか4本のインプラント」で支えるという点です。従来の治療では10本近いインプラントが必要になるケースもあり、当然その分だけ骨量を求められるため、骨が少ない方にとっては難易度が高くなっていました。
しかしオールオンフォーは、必要最小限のインプラント本数で安定した固定を得ることを目的に設計されており、本数が少ないことで手術の負担を抑えられるだけでなく、骨量が限られているケースでも治療の可能性を広げることにつながっています。
「たった4本で本当に支えられるの?」と不安に思われる方もいますが、オールオンフォーでは4本それぞれに役割があり、力が分散されるように設計されているため、しっかり噛む力に耐えられる構造になっています。
・傾斜埋入が生む“骨量不足への対応力”
オールオンフォーが骨が少ない人にも適応しやすいといわれる理由の一つが、「傾斜埋入」という独自の技術です。通常のインプラントは垂直に埋め込むことが多いのですが、オールオンフォーでは後方の2本をあえて斜めに埋入します。この角度をつけた埋入によって、骨が十分に残っている部分を狙って固定できるため、骨量が不足している部位を避けながら治療を進めることができます。
また、傾斜埋入は上顎洞や神経といった解剖学的な制限を避けられるため、安全性の面でもメリットがあります。従来であれば骨造成が必要だったケースでも、傾斜埋入によって追加処置を減らせる可能性がある点は、患者様にとって大きな利点です。
さらに角度をつけることでインプラントの接触面積が広がり、力が分散される仕組みになっているため、噛む力に対しても十分な耐久性を発揮します。これらが組み合わさり、「骨量が少ない方でも適応できる可能性が高い治療法」として広く認知されています。
・従来法との違いから見えるオールオンフォーの強み
従来のインプラント治療では、失った歯の数だけインプラントを埋め込むことが一般的でした。そのため、骨が薄い部分にはインプラントを埋入できず、骨造成がほぼ必須となる場合も多くありました。
一方オールオンフォーでは、本数を最小限にしつつ、骨が残っているエリアを最大限に活用する設計を採用しています。また、インプラント同士が連結されて強い“ブリッジ”構造を作るため、一本だけに強い負荷が集中することがなく、全体として安定した機能を発揮します。
こうした仕組みの結果、「骨が少なくてインプラントは無理だと思っていた」「他院で断られた経験がある」といった患者様でも、オールオンフォーなら治療の可能性が見いだせるケースが増えています。
オールオンフォーは、骨量の少なさをネガティブに捉えるのではなく、“残っている骨をどう最大限に活かすか”に焦点を当てた治療法です。その発想こそが、多くの患者様に新たな希望をもたらす理由といえるでしょう。
3. 骨が少ない人でも適応範囲が広がるメカニズム
・前方の骨を活かす設計
オールオンフォーが「骨が少ない人にも適応しやすい」と言われる大きな理由の一つが、前方の骨を最大限に活かす設計にあります。顎の骨はすべて均一ではなく、前方(犬歯あたりまで)は比較的骨が残りやすい一方で、奥歯の位置は骨が薄く、吸収が進みやすいという特徴があります。
従来のインプラント治療では、後方の骨もしっかり確保する必要があったため、骨の薄い部位に対応できず骨造成が必要となることが多くありました。しかしオールオンフォーでは、前方の骨を中心にインプラントを配置し、後方の骨が不足している部分は無理に使わずに治療を進めます。これにより、骨量に制限がある患者様でも治療の可能性が広がるというわけです。
この「骨が残っている部分を優先的に活かす」という発想が、オールオンフォーを骨量不足のケースに強くしている理由の一つといえます。
・骨造成を減らせる可能性
従来の全顎的なインプラント治療では、骨が少ない部分があると骨造成(骨をつくる処置)が必須になることが多くありました。骨造成は非常に大切な治療ですが、追加の手術が必要になるため、治療期間が延びたり、身体への負担が増えたりするというデメリットがありました。
オールオンフォーは、こうした骨造成の必要性を減らす可能性があります。後方のインプラントを傾斜させて埋め込むことで、骨が薄い部位を避け、骨が残っている場所にしっかり固定できるため、無理に骨を増やす処置を行わずに済むケースが出てくるのです。
もちろん、骨の状態によっては骨造成が必要なケースもありますが、オールオンフォーは「可能な限り追加処置を減らしながら治療を完成させる」という発想が強く、骨量が少ない患者様にとって負担の少ない選択肢になり得ます。
・骨質と適応の関係
骨量だけでなく「骨質」もオールオンフォーの適応を判断する上で重要なポイントです。顎の骨には硬さや密度の違いがあり、特に上顎は柔らかく吸収しやすい傾向があります。そのため、従来のインプラント治療では安定性を確保しづらく、骨が少ない患者様にとって大きなハードルとなっていました。
オールオンフォーでは、傾斜埋入によって骨の硬い部分にしっかりインプラントを固定できるため、骨質の影響を受けにくくなります。また、前方の骨は比較的密度が高く残りやすいため、この部分を活かすことで十分な初期安定性を得られるケースが多くあります。
さらに、4本のインプラントを連結して全体を支える構造になっているため、一本に過度の負荷がかかりにくく、骨質がやや弱い方でも安定しやすいというメリットがあります。
こうして、骨量と骨質の両方を考慮しながら設計されるオールオンフォーは、「骨が少ない」「以前インプラントが難しいと言われた」といった患者様にとって、治療の可能性を広げる選択肢となるのです。
4. 上顎は特に骨が少なくなりやすい?オールオンフォーが力を発揮するケース

・上顎特有の骨の特徴
インプラント治療において、「上顎は下顎に比べて難しい」と言われることがあります。その理由のひとつが、上顎の骨質が柔らかく、吸収されやすい特徴を持っているためです。歯を失ってから時間が経つにつれて、上顎の骨は特に早く痩せていく傾向があり、場合によっては骨の高さや幅が大きく不足している状態になることも珍しくありません。
さらに、上顎には“上顎洞”と呼ばれる空洞が存在します。これは鼻の横にある大きな空間で、骨が吸収されるとこの上顎洞が広がってしまい、インプラントを埋め込むための骨の高さが不足する原因になります。従来法のインプラント治療では、この上顎洞を避けて安全に埋入するために骨造成を行うケースが多く、手術の負担が大きくなりがちでした。
・上顎洞を避ける傾斜埋入がオールオンフォーの強み
オールオンフォーが上顎でも適応できるケースが多いのは、この上顎洞という大きな解剖学的なハードルを、傾斜埋入によって回避できるからです。後方のインプラントを斜めに埋め込むことで、上顎洞を避けながら、骨が比較的残っている位置にしっかりと固定することが可能になります。
従来法では骨造成やサイナスリフト(上顎洞底挙上術)が必要となるケースでも、オールオンフォーなら追加処置が必要ない場合があり、患者様の身体的・精神的な負担を減らせるというメリットがあります。
また、前方のインプラントは比較的骨が残りやすい部位に埋入されるため、強固な初期安定性が得られやすい点も特徴です。上顎は骨質が柔らかく安定性を確保しにくいとされますが、オールオンフォーでは「骨がある部分を活かす」という考え方が活かされ、従来のハードルを乗り越えられる可能性が高まります。
・従来は難しかった症例にも希望が広がる理由
上顎の骨が薄い、上顎洞が大きく広がっている、歯周病で骨が大きく失われている──このようなケースでは、従来のインプラント治療が難しいと判断されることもありました。特に全顎的に歯を失っている場合、骨の吸収が広範囲に及んでいるため、長年「インプラントはできない」と言われ続けてきた患者様も少なくありません。
オールオンフォーは、こうした複雑な上顎の症例に対しても治療の可能性を広げる選択肢となり得ます。傾斜埋入によって骨の薄い部分を避けられるだけでなく、前方の骨を中心に全体を支えるため、骨量の不足が治療の妨げになりにくいという特徴があります。
ただし、すべての上顎症例がオールオンフォーに適応できるわけではありません。骨の高さや幅、上顎洞の形、骨質などをCTで精密に確認し、適応が判断されます。それでも、多くの患者様に「諦めなくていいかもしれない」という希望を与えられる点は、オールオンフォーが支持される大きな理由のひとつです。
上顎の骨量不足は決して珍しいことではありませんが、適切な治療法を選択することで、しっかり噛める未来を取り戻すことは十分に可能です。
5. 骨造成が必要なケース・必要ないケースの違い
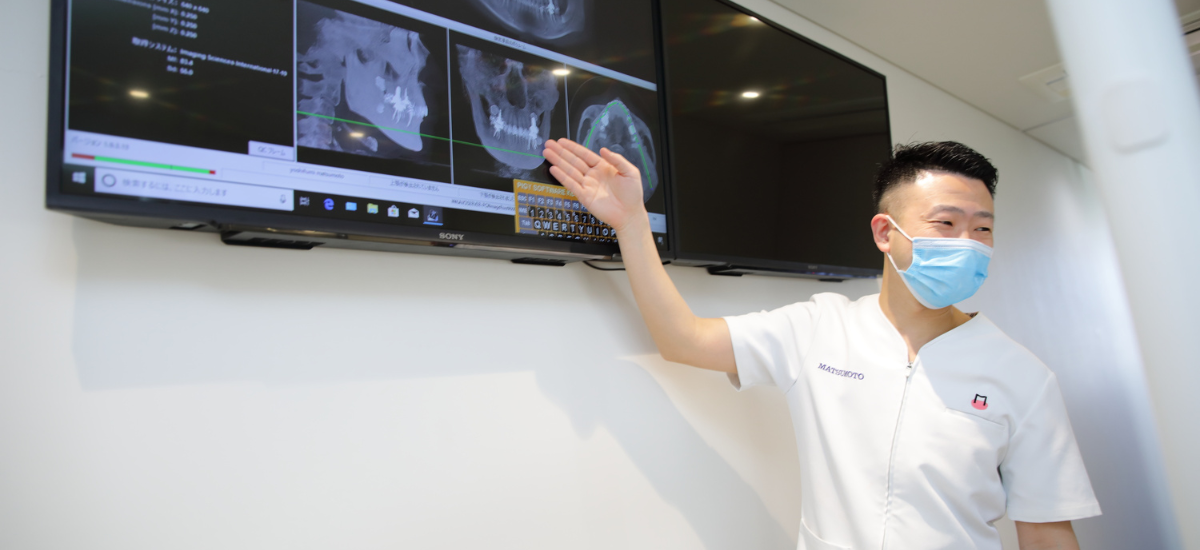
・骨が極端に薄い場合の判断ポイント
オールオンフォーは、従来の治療では難しいと判断されていた「骨が少ない人」に対しても適応できる可能性がある治療法ですが、それでもすべての症例で骨造成が不要になるわけではありません。
例えば、顎の骨が極端に薄く、インプラントを固定するための最小限の高さや幅が確保できない場合には、骨造成が必要になることがあります。特に、上顎後方の骨が大きく吸収しているケースや、長年の歯周病で骨が広範囲に失われているケースでは、傾斜埋入を用いても十分な安定性が得られないことがあります。
一方で、骨が薄くても前方の骨がある程度残っている場合には、オールオンフォーの設計を活かして骨造成を行わずに治療を進められるケースも多く存在します。つまり、骨造成の必要性は「骨が少ないかどうか」ではなく、「残っている骨をどれだけ活かせるか」で判断されるのです。
・必要最小限の処置で済むケースとは?
オールオンフォーでは、後方の骨が不足していても傾斜埋入によって骨の厚い位置を選んで埋入できるため、骨造成が不要になる症例が増える傾向にあります。とくに上顎では、従来法ではサイナスリフト(上顎洞底挙上術)が必要だったケースでも、骨のある部分を狙うことで追加処置を避けられる可能性が高くなります。
さらに、本数が少ないことで手術の侵襲が抑えられ、治療期間も短くなる場合があります。こうした特徴は、身体への負担をできるだけ減らしながら治療を進めたいという方にとって大きなメリットとなります。
必要最小限の処置で済むケースは、骨の状態によって大きく異なりますが、「骨造成が必要かどうか」はCT診断によって明確に判断できます。適切に診断することで、患者様の負担を減らしつつ、長期的に安定した結果を得るための最善の治療計画を立てることができます。
・診断でわかる“適応の境目”とは
骨造成が必要かどうかの判断は、歯科医師の経験だけではなく、CTによる精密な診断が非常に重要です。CT画像では骨の高さ・幅・密度、さらには上顎洞の位置や神経の走行まで立体的に確認できるため、「どこに骨が残っているのか」「傾斜埋入で対応できるのか」を正確に評価することができます。
例えば、前方の骨がしっかり残っている場合には、オールオンフォーのみで治療が完結するケースが多く見られます。しかし、前方の骨も大きく吸収し骨の厚みがほとんどないケースでは、インプラントを安定させるために骨造成が必要になる可能性があります。
また、全身状態によっても判断が変わることがあります。骨粗しょう症の治療薬を使用している場合や、喫煙・糖尿病などの影響で骨の治癒能力が低下している場合には、計画に慎重な検討が必要になります。
このように、骨造成が必要かどうかは“一律ではない”からこそ、個別の診断が欠かせません。適応の境目を正確に理解したうえで治療法を選ぶことで、患者様はより安心して治療に臨むことができるようになります。
6. 適応できない場合はある?正確な診断が欠かせない理由
・CTで見極めるポイントとは
オールオンフォーは骨が少ない人にも適応できる可能性が高い治療法ですが、それでもすべてのケースに対応できるわけではありません。適応の可否を正しく判断するために欠かせないのが CT(歯科用3D撮影)です。CTでは、従来のレントゲンでは見えにくかった骨の厚み・高さ・密度、そして上顎洞や神経の位置関係まで立体的に確認できます。
特に上顎では上顎洞の大きさや形状、下顎では下歯槽神経の位置がインプラントの安全性を左右するため、CTによる精密な診断が不可欠です。
また、骨が薄い部分だけでなく、「どこに骨が残っているか」も重要なポイントです。オールオンフォーは残存骨を活かす治療設計のため、レントゲンだけでは判断できない微妙な骨の形態も診断の精度を高める要素になります。
治療の成功は、こうした精密な情報をもとにした計画によって大きく左右されるため、診断の質は極めて重要なステップです。
・骨の高さ・幅・密度によっては適応外となるケースも
オールオンフォーは適応範囲の広い治療法ですが、骨の状態によっては治療が難しい、または他の方法を検討したほうが良いケースがあります。
例えば、前方の骨がほとんど残っていない場合や、骨の厚みが極端に不足している場合には、4本のインプラントを安定させるための条件がそろわないことがあります。とくに上顎は骨が柔らかく吸収が早いため、長期間歯がない状態が続いていた方では骨の密度が著しく下がり、初期安定性が得られないこともあります。
また、下顎では神経が走行しているため、安全な位置に傾斜埋入を行えないこともあります。無理に埋入すると神経障害のリスクにつながるため、慎重な判断が必要です。
さらに、全身の健康状態も適応の判断基準となります。重度の未治療の糖尿病、コントロール不良の高血圧、強い喫煙習慣がある場合などは治癒能力が低下し、治療が難しくなるケースがあります。
・オールオンフォー以外の治療が適するケースもある
オールオンフォーは非常に優れた治療法ですが、唯一の選択肢ではありません。骨が極端に少ない場合や、インプラントの埋入位置に高い精度が求められる場合には、他の治療方法を検討することが適切なケースもあります。
例えば、前方の骨まで大きく吸収している場合には、少し骨造成を併用したうえで別の全顎治療を選択したほうが良いこともあります。また、上顎洞が極度に拡大しているケースでは、サイナスリフトを組み合わせた治療のほうが長期的なメリットが期待できる場合もあります。
重要なのは、患者様一人ひとりの骨の状態を正確に把握し、「今の状態で最も安全で、長期的に安定する方法は何か」を丁寧に見きわめることです。
オールオンフォーは骨が少ない患者様にとって強い味方となる治療法ですが、無理に適応させるのではなく、正確な診断と適切な選択こそが成功への一番の近道です。
7. 手術当日に仮歯が入るメリット──骨が少ない方にとっての魅力とは

・即日固定が可能になる仕組み
オールオンフォーの大きな特徴のひとつが、「手術当日に仮歯(即時負荷)が入る可能性がある」という点です。これは、4本のインプラントを適切に配置し、力を分散させる設計によって成り立っています。
従来のインプラント治療では、インプラントを埋入した後、数ヶ月の治癒期間を経てから仮歯を作るのが一般的でした。しかし、オールオンフォーではインプラント同士が強固に連結されることで1本に過度な力がかからず、治療直後でも一定の安定性が得られる場合があります。
特に、前方の骨が残っているケースでは初期固定が確保しやすく、即日の仮歯装着が可能になることが多いとされます。この「その日から噛める」「見た目が整う」というメリットは、骨が少なくて治療を諦めかけていた方にとって、大きな安心感につながります。
・噛める・話せる・見た目が整う安心感
歯を失って長い方ほど、噛むことが難しいだけでなく、人前で笑う、会話するといった日常の動作にも自信を失いがちです。オールオンフォーで当日に仮歯が入るということは、治療当日から「噛む機能」「見た目」「発音」の多くが回復するという意味を持ちます。
もちろん、強い力をかける食事はしばらく控える必要がありますが、「仮歯が入っている」という事実そのものが、患者様の生活の質を大きく向上させます。
また、仮歯といっても、見た目が自然で、笑ったときの印象が劇的に変わる場合も珍しくありません。歯並びや形が整うことで「自分の表情に自信が持てるようになった」という声が多いのも特徴です。
さらに、治療当日に噛めることで、長期間入れ歯生活が続いた方にとって、噛む刺激が再び得られることも大きなメリットです。これは精神的な回復にもつながり、「治療して良かった」という実感を早期に得られる要素となっています。
・身体への負担を最小限にする効果
オールオンフォーの即時負荷は、患者様の身体への負担を減らす効果もあります。従来の治療法では、インプラントの本数が多いため手術時間が長くなり、術後の腫れや痛みも大きくなる傾向がありました。一方、オールオンフォーではインプラント本数が少ないため、手術時間が比較的短く、身体の負担が軽減されます。
また、仮歯がすぐに入ることで食事や会話の制限が少なくなり、ストレスの軽減にもつながります。治療後すぐに「日常生活が戻る」という感覚は、患者様の心理面において非常に大きな意味を持ちます。
さらに、仮歯を入れた状態で生活することで、実際の咬合の癖を確認しながら最終的な人工歯のデザインを調整することができる点もメリットのひとつです。噛み合わせは長期的なインプラントの安定性に直結する重要な要素であり、仮歯の期間があることで、より患者様の生活に合った最終形へと仕上げることができます。
こうした要素が組み合わさり、「オールオンフォーは骨が少ない方にとっても治療後の満足度が高い」と言われる理由につながっています。
8. 骨が少ない場合のリスクと治療後の注意点
・術後の腫れや痛みの特徴と経過
オールオンフォーは従来のインプラント治療に比べ、身体への負担を抑えられる治療法とされていますが、骨が少ない方の場合、術後の反応に個人差が出やすいという特徴があります。
たとえば、インプラントの初期固定を得るために前方の骨をしっかり活かす必要があるため、術後はその部位に軽い痛みや腫れが出ることがあります。とはいえ、多くの場合は数日〜1週間程度で落ち着き、適切な投薬とクーリングで十分コントロールできるレベルです。
また、骨が少ない部位を避けて治療するオールオンフォーとはいえ、手術中には周囲組織に刺激が加わるため、口の中が突っ張るような違和感を感じる方もいます。しかし、これも時間とともに改善していくため、過度に心配する必要はありません。
大切なのは、術後の症状が通常の範囲なのか判断できるよう、事前にしっかり説明を受けておくことです。不安なく過ごすためのポイントは「症状のピークはいつ頃か」「何をしたら良いのか」を知ることにあります。
・長期安定のために必要なケア
術後に気をつけるべきこととして、まず重要なのは「適切なケアを継続すること」です。オールオンフォーはインプラント本数が少ないため、ブラッシングがしやすく衛生管理がしやすいというメリットがありますが、それでも歯垢が溜まればインプラント周囲炎のリスクは高まります。
特に治癒期間中は、硬いものを無理に噛むとインプラントに過度な力がかかり、安定性に影響が出る可能性があります。治療直後はやわらかい食事を中心にし、医師から許可が出るまでは徐々に通常の食事へ戻していくことが大切です。
また、ブラッシングだけでなく、洗口液を併用した口腔の清掃や、定期的なプロフェッショナルケアも欠かせません。とくに骨が少ない方は周囲の組織が安定するまで時間が必要になるケースもあるため、定期検診で状態を確認しながらケアを続けることが、長期的な成功につながります。
・骨の吸収を防ぐためのポイント
インプラント治療後に最も避けたいのが「骨の吸収が進むこと」です。骨が少ない状態でスタートするオールオンフォーでは、より慎重に経過を見守る必要があります。
まず重要なのは、噛み合わせのバランス。仮歯の期間に噛み癖や圧のかかる位置を確認することで、最終的な人工歯の形態を調整し、力が一点に集中しないようにすることができます。噛み合わせが整っていないと、特定のインプラントに負担がかかり、周囲の骨が吸収するリスクが高まるため注意が必要です。
さらに、喫煙は血流を悪くし、骨の新陳代謝を阻害することが知られています。治療後の骨の安定性に大きく影響するため、可能であれば禁煙、または少なくとも治療期間中だけでも控えることが強く推奨されます。
また、夜間の歯ぎしりや食いしばりがある方は、マウスピースの併用を検討することも有効です。無意識の力は想像以上に強く、骨が少ない方ほど負担をコントロールすることが重要となります。
こうしたケアを積み重ねることで、オールオンフォーは骨が少ない方でも長く安定して使える治療法となります。治療が終わった後こそ、未来のためのケアが始まるのです。
9. オールオンフォーが向いている人・向かない人

・骨量不足でも向いている典型例
オールオンフォーは「骨が少ない人でも適応できる可能性がある治療法」と言われていますが、実際にどのようなケースで向いているのかを理解することは、治療を正しく選択するために重要です。
まず典型的なのは、歯を失ってから年月が経ち、奥歯の骨が大きく吸収してしまったケースです。従来のインプラント治療では奥歯の位置に十分な骨が必要ですが、オールオンフォーは後方を斜めに埋入することで骨が残っている位置を使えるため、こうした症例に適応しやすい傾向があります。
また、上顎の骨は下顎に比べて柔らかく吸収しやすいため、「全体的に骨が薄い」と診断された患者様でも、前方の骨が残ってさえいれば適応できる可能性が高くなります。前方の骨は比較的吸収しにくく、インプラントの初期固定を得られやすい部位のため、オールオンフォーの大きな支えになるのです。
さらに、入れ歯の不具合で長年悩んでいる方や、複数の歯が欠損している方の場合、オールオンフォーによって日常生活の質が大きく改善することも多く、治療の選択肢として適応しやすい傾向があります。
・適応外となりやすいケースとは?
逆に、オールオンフォーが向かないケースも存在します。その代表例が、前方の骨まで著しく吸収してしまっているケースです。オールオンフォーは前方2本のインプラントが支えの基盤となるため、この部分に必要な骨が確保できない場合は、初期固定を得ることが難しく適応が制限されます。
また、骨の幅・高さが極端に不足している場合、傾斜埋入を行っても安全な角度が確保できないことがあります。特に下顎では、神経に近づき過ぎるリスクがあるため、無理にインプラントを埋入すると危険です。
さらに、重度の全身疾患や治療のコントロールができていない糖尿病、強い喫煙習慣がある方は、治癒が遅れたり感染リスクが高くなったりするため、治療の適応が慎重に判断されます。
ただし、これらは「完全に不可能」という意味ではなく、ほとんどの場合は追加処置や治療計画の見直しによって改善されるケースもあります。重要なのは、CT診断を通じて正確な状態を把握することです。
・生活習慣や全身状態が適応を左右することも
オールオンフォーの適応は骨の状態だけで決まるわけではありません。生活習慣や全身の健康状態も、治療後の安定性や成功率に大きく影響します。
たとえば、強い歯ぎしりや食いしばりの癖がある場合、オールオンフォーによって噛めるようになった後に、インプラントや周囲の骨に過度の力が加わりやすくなります。そのため、ナイトガードなどの追加ケアが必要になることがあります。
また、喫煙習慣のある方は血流が悪化し、治癒が遅れるだけでなく、インプラント周囲の骨の吸収リスクも高まるとされています。これらの習慣は適応の判断に影響を与えるため、治療前の生活習慣の見直しが推奨されます。
さらに、免疫力の低下を伴う疾患がある場合や、骨代謝に影響する薬を服用している方は、慎重な検討が必要です。
つまり、オールオンフォーの適応は「骨が少ないかどうか」だけではなく、全身の健康状態や日常の習慣も含めた総合的な判断によって決まるのです。こうした点を理解しておくことで、治療に対する不安を減らし、より自分に合った選択ができるようになります。
10. 骨が少なくても諦めないで──治療の可能性を広げるためにできること

・適応判断の重要性と“正しく知ること”の大切さ
「骨が少ないと言われた」「インプラントは難しいかもしれない」──こうした言葉を耳にすると、治療を諦めたくなってしまう方は少なくありません。しかし、これはあくまで“従来の治療法では難しい”という意味であることが多く、オールオンフォーのように新しい治療法では可能性が広がるケースも多く存在します。
重要なのは、自己判断で諦めないこと。そして、正確な診断を受けることです。CTによる精密検査を通して、どの部分に骨が残っているのか、傾斜埋入が適応できるのか、追加処置が必要かどうかといった点が明確になります。診断の精度が高ければ高いほど、治療の選択肢は広がり、より適切な計画を立てることができるようになります。
「自分の骨では無理かもしれない」と思っていても、実際にCTを撮影すると前方の骨がしっかり残っており、オールオンフォーで治療が可能と判断されるケースは珍しくありません。まずは事実を正しく知ることが、治療成功への第一歩です。
・相談しやすい環境と丁寧なカウンセリングの価値
骨が少ないと診断された患者様が抱える不安は、決して小さくありません。「手術に耐えられるのか」「痛みはどれくらい続くのか」「うまく噛めるようになるのか」など、治療前にはさまざまな疑問が生まれて当然です。
そのため、安心して相談できる環境が整っているかどうかは、治療を前向きに検討する上で非常に重要です。カウンセリングでは、骨量や骨質を踏まえた治療の可否だけでなく、治療後の生活、噛み合わせの変化、メンテナンスの必要性など、患者様が気になるポイントを丁寧に説明することが求められます。
疑問を一つひとつ解消しながら治療計画を共有することで、「自分にとって本当に安心できる治療なのか」を判断できるようになり、治療への不安も大きく軽減します。
カウンセリングの質が高ければ高いほど、治療後の満足度につながりやすいのは、多くの患者様に共通する傾向です。
・“噛める未来”を取り戻すためにできること
オールオンフォーは、骨が少ない方にとって“噛める未来を取り戻すための現実的な選択肢”となり得ます。骨の状態に合わせて治療が設計されるため、従来法では不可能とされたケースでも治療への道が開ける可能性があります。
ただし、治療が成功し長く安定して機能するためには、術後のケアや日常の習慣も忘れてはいけません。ブラッシングや定期検診はもちろん、噛み合わせの調整、食生活の見直し、喫煙習慣の改善など、患者様自身ができる取り組みが未来を大きく左右します。
「骨が少ないから無理」と思っていた方でも、適切な治療法と正しいケアを積み重ねることで、美味しく食事ができ、人前で笑える生活を取り戻すことは十分に可能です。
大切なのは、諦めずに一歩踏み出すこと。骨が少ないからこそ、治療の選択肢を広げ、より良い未来を描ける可能性があるのです。
『 東京審美インプラント治療ガイド:監修 松本デンタルオフィス東京 』
監修:松本デンタルオフィス東京
所在地:東京都東大和市清原4丁目10−27 M‐ONEビル 2F
電話:042-569-8127
*監修者
医療法人社団桜風会 松本デンタルオフィス
院長 松本圭史
*経歴
2005年 日本大学歯学部卒業。2005年 日本大学歯学部歯科補綴学第Ⅲ講座 入局。
2006年 日本大学歯学部大学院 入学。2010年 同上 卒業。
2010年 日本大学歯学部歯学部歯科補綴学第Ⅲ講座 助教
2013年 日本大学歯学部歯学部歯科補綴学第Ⅲ講座 専修医
2016年 医療法人社団桜風会 松本デンタルオフィス 新規開院
*所属学会
・日本補綴歯科学会
・日本口腔インプラント学会
・日本歯科審美学会
・日本顎咬合学会
*スタディグループ
・5-D Japan
・Esthetic Explores
詳しいプロフィールはこちらより


























