1.インプラントと持病・疾患の関係を知っていますか?
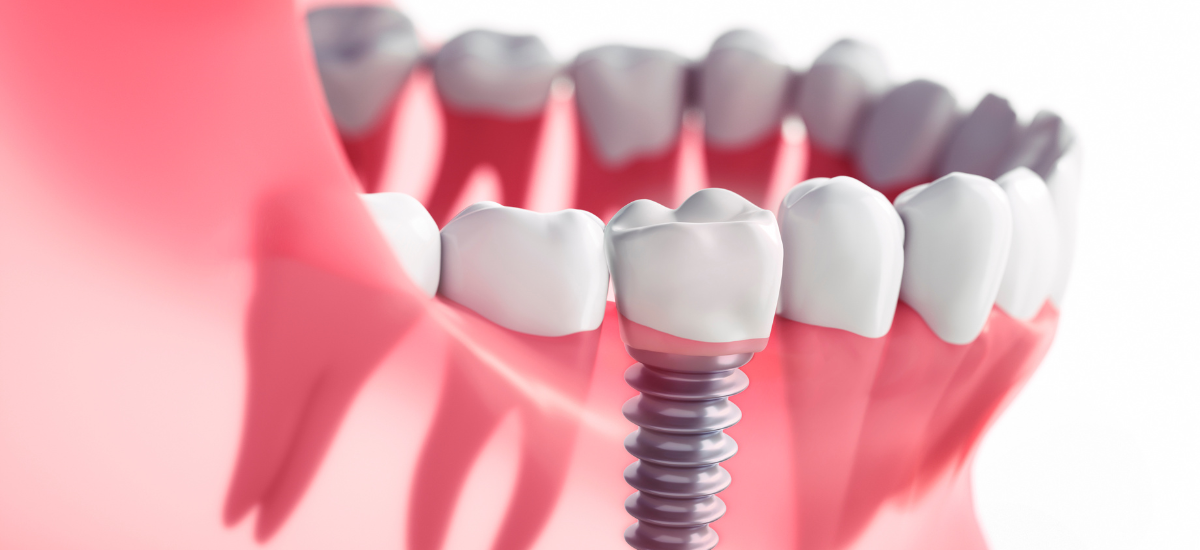
・インプラントは誰でも受けられる治療ではない
インプラント治療は「自分の歯のように噛める」ことを可能にする画期的な方法ですが、誰もが同じように受けられるわけではありません。
インプラントはあごの骨に人工歯根を埋め込み、骨としっかり結合させる外科的治療です。そのため、全身の健康状態や持病の有無が、成功率や安全性に大きく関わってきます。
例えば、糖尿病や高血圧、心疾患、骨粗しょう症など、一般的に多い持病の中には、インプラント手術の安全性や治癒に影響を与えるものがあります。
また、現在服用している薬が手術や治癒の過程に影響することもあるため、単に「歯の治療」という枠を超えて、全身の状態を総合的に考える必要があるのです。
・全身の健康状態が成功率を左右する
インプラントの成功率はおおよそ95%以上と非常に高いと言われていますが、これは健康状態が安定している場合の数字です。
持病がコントロールされていなかったり、免疫力が低下していたりすると、骨とインプラントがしっかり結合せずに失敗するリスクが高まります。
例えば、血糖コントロールが不十分な糖尿病の方は、感染リスクが高まるだけでなく、傷の治りが遅いため、術後の経過に注意が必要です。
また、高血圧の方は手術中に血圧が急変する可能性があり、心疾患を持っている方は麻酔やストレスによって発作を起こすリスクが否定できません。
このように、全身の健康状態が整っているかどうかが、インプラントの安全性を大きく左右するのです。
・まずは「影響する持病」を知ることが第一歩
「持病があるからインプラントは無理」と諦めてしまう方もいますが、実際にはそうではありません。
持病があっても、しっかりコントロールされていればインプラント治療が可能なケースは多くあります。大切なのは、自分の病気がどのように治療に影響するのかを正しく理解することです。
そのためには、まず「インプラントに影響を与える可能性のある持病や疾患」を知ることが第一歩となります。
糖尿病や高血圧、心疾患、骨粗しょう症、腎疾患や肝疾患、さらには精神疾患なども含め、幅広い病気がインプラントに影響を及ぼすことがあります。
もちろん、すべての病気が禁忌というわけではなく、医科との連携や治療計画の工夫によってリスクを最小限に抑えることも可能です。
インプラント治療を検討する際には、まず自分の健康状態を振り返り、持病や服薬内容をきちんと申告することが安心への第一歩です。
歯科医師に正確な情報を伝えることで、より安全で適切な治療計画を立ててもらうことができるのです。
2.糖尿病とインプラント治療の関係
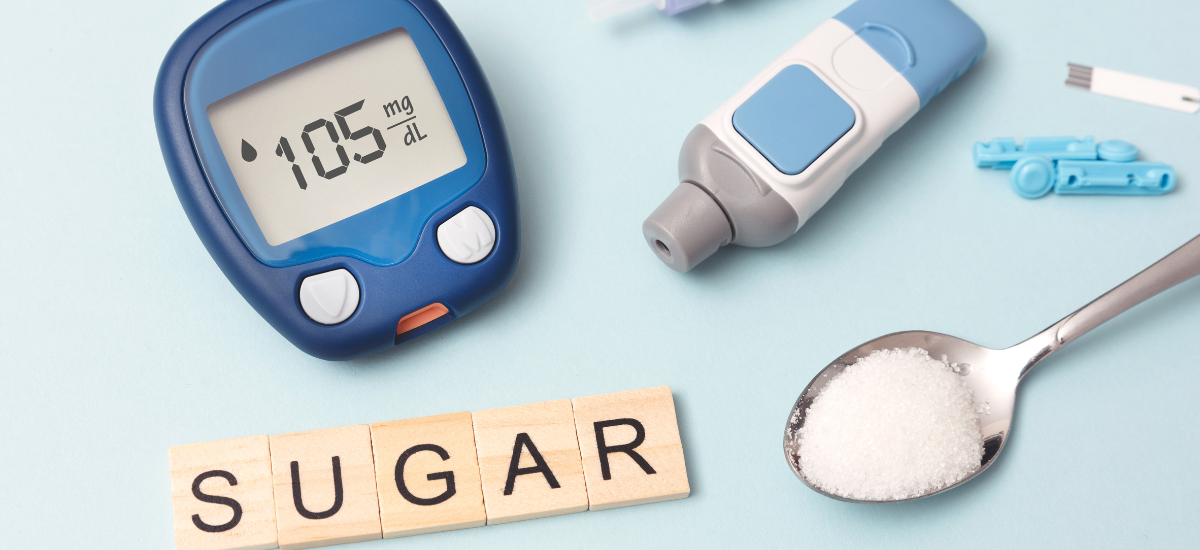
・傷の治りが遅くなるリスク
糖尿病はインプラント治療に大きな影響を与える代表的な持病のひとつです。
血糖値のコントロールが不十分な状態では、血流が悪くなり、体の自然な治癒力が低下します。その結果、手術後の傷の治りが遅れたり、細菌感染を起こしやすくなったりするリスクがあります。
インプラントは骨としっかり結合して初めて安定しますが、この結合(オッセオインテグレーション)の過程も糖尿病によって阻害されることがあるのです。
つまり、糖尿病の方がインプラント治療を検討する場合には「治癒の遅れ」というリスクをしっかり認識する必要があります。
・感染症にかかりやすい体質との関係
糖尿病のもうひとつの問題は、免疫力が低下しやすいことです。
口腔内は細菌が多い環境のため、手術後の感染リスクが通常より高くなります。特に歯ぐきや骨に炎症が起こると、インプラントが安定せず、最悪の場合は脱落につながることもあります。
また、糖尿病の方は歯周病にもかかりやすく、その炎症がインプラントに悪影響を与えることも知られています。
そのため、インプラント治療前には歯周病の有無を確認し、必要に応じて徹底的に治療してからインプラントに臨むことが大切です。
「糖尿病だから危険」と決めつけるのではなく、「どのように感染リスクを下げるか」を考えることが重要です。
・血糖コントロールが成功のカギ
糖尿病とインプラント治療を両立させるための最大のポイントは「血糖コントロール」です。
血糖値が安定していれば、感染や治癒遅延のリスクは大幅に減り、インプラントの成功率も健常者とほぼ変わらない水準まで高められることがわかっています。
そのため、治療を希望する場合は、まず主治医と連携し、HbA1c(ヘモグロビンA1c)の数値を基準にインプラントが可能かどうかを判断します。
さらに、日常生活においても食事や運動を含めた糖尿病管理を徹底することが欠かせません。
インプラント治療は一時的な施術ではなく、長期的な維持が前提です。そのため、血糖コントロールを続けることが、インプラントを長持ちさせるための条件にもなります。
つまり「糖尿病だからインプラントは無理」と考える必要はなく、「血糖値をコントロールできれば安全に治療できる」という前向きな視点を持つことが大切です。
3.心疾患をお持ちの方の場合

・全身麻酔や静脈内鎮静法への影響
心疾患をお持ちの方がインプラント治療を検討する際に最も注意しなければならないのは、手術に伴う麻酔や鎮静の影響です。
通常のインプラント手術は局所麻酔で行われるため、多くの場合は大きな問題なく進められます。しかし、恐怖心や不安が強い患者様には「静脈内鎮静法」が用いられることがあります。
静脈内鎮静法は、点滴で鎮静薬を投与しリラックスした状態で治療を受けられる方法ですが、心疾患を持つ方では循環器系に負担がかかる可能性があります。
特に狭心症や不整脈、心不全の既往がある場合は、鎮静や麻酔によって心拍や血圧が変動するリスクがあるため、事前に循環器内科の主治医と相談し、全身状態を十分に把握しておくことが不可欠です。
安全のためには、歯科医師だけでなく医科の主治医とも連携しながら治療計画を立てることが求められます。
・抗血栓薬を服用している方の注意点
心疾患をお持ちの方の多くは、血液を固まりにくくする抗血栓薬(ワーファリンやバイアスピリンなど)を服用しています。
インプラント手術では骨や歯ぐきを切開するため、出血を伴うことがあります。このとき抗血栓薬を服用していると止血が難しくなり、出血リスクが高まります。
一方で、薬を自己判断で中止してしまうと血栓ができやすくなり、脳梗塞や心筋梗塞といった重大な合併症を引き起こす危険もあります。
そのため、抗血栓薬を服用している場合は必ず医師に伝え、主治医の指示のもとで服薬の継続・調整を行う必要があります。
最近では「抜歯やインプラント程度の出血リスクであれば、抗血栓薬を中止せずに治療を行う方が安全」という考え方も広がっており、歯科と医科が協力しながら適切な管理を行うことが一般的になっています。
・主治医と連携した治療計画の重要性
心疾患をお持ちの方がインプラントを検討する際には、歯科単独で判断するのではなく、必ず主治医と連携した治療計画を立てることが大切です。
例えば、手術時間を短縮して体への負担を減らす、局所麻酔を中心にして循環器への影響を最小限にする、術後の感染予防を徹底するなど、患者様の状態に合わせた工夫が必要です。
また、緊張や不安が強いと血圧や心拍が急上昇することもあるため、術前のカウンセリングで十分に安心感を持っていただくことも治療成功の重要な要素です。
心疾患があるからといって必ずしもインプラントが不可能になるわけではありません。むしろ、状態が安定していれば多くのケースで安全に行うことが可能です。
「自分は心臓の病気があるから無理」と諦める前に、まずは主治医と歯科医師の両方に相談し、リスクと安全策を十分に理解した上で治療を検討することが安心への第一歩となるでしょう。
4.高血圧とインプラントのリスク

・手術中の血圧変動による影響
高血圧は日本人に非常に多い生活習慣病であり、インプラント治療を希望する患者様の中にも多く見られます。
問題となるのは、手術中に血圧が急上昇したり下降したりすることで、体への負担や合併症のリスクが高まる点です。
インプラントは局所麻酔で行うのが一般的ですが、緊張や不安によって血圧が上がることがあり、これが動脈硬化を伴っている方では狭心症や脳血管障害を引き起こす可能性も否定できません。
また、血圧が高い状態のまま手術を行うと、術中や術後に出血が止まりにくくなる恐れもあります。
そのため、高血圧をお持ちの方は「血圧が安定している状態」で手術を受けることが必須条件となります。
・血圧コントロールが必須になる理由
高血圧の患者様がインプラントを安全に受けるためには、事前の血圧コントロールが欠かせません。
具体的には、普段から降圧薬をしっかり服用し、上の血圧(収縮期血圧)が140mmHg未満、下の血圧(拡張期血圧)が90mmHg未満にコントロールされていることが望ましいとされています。
コントロールが不十分なままでは、手術中に血圧が急変して思わぬトラブルを招く可能性があります。
また、血圧が安定しているかどうかは当日のコンディションにも左右されるため、手術前に測定を行い、基準値を超えている場合には延期する判断も重要です。
このように、血圧を適切に管理することは「インプラントの成功率を高める」という意味だけでなく「患者様の命を守る」という点でも欠かせないプロセスなのです。
・ストレスや緊張を軽減する工夫
高血圧の患者様は、治療中のストレスや緊張が血圧上昇の引き金になることがあります。
そのため、インプラント治療を行う際には、できる限りリラックスできる環境を整えることが大切です。
具体的には、術前に治療内容を丁寧に説明し、不安を取り除くカウンセリングを徹底すること。
さらに、必要に応じて「静脈内鎮静法」を併用し、リラックスした状態で治療を進めることも有効です。
また、手術時間を短縮することや、局所麻酔の薬剤選びを工夫することも、血圧変動を防ぐための方法です。
患者様ご自身も、普段から規則正しい生活や十分な睡眠、軽い運動を心がけることで、血圧の安定につながります。
つまり、高血圧であっても、適切なコントロールとリスク管理を行えば、インプラント治療を安全に受けることは十分可能なのです。
5.骨粗しょう症とインプラント

・骨がもろくなることによる影響
骨粗しょう症は骨の密度や強度が低下し、骨折しやすくなる病気です。特に高齢の女性に多く見られますが、この病気はインプラント治療にも影響を与える可能性があります。
インプラントは人工歯根をあごの骨に埋め込み、骨と強固に結合することで安定します。しかし、骨粗しょう症の患者様では骨密度が低いため、インプラントがしっかり固定されず、結合不良を起こすリスクが高くなるのです。
また、骨がもろいために手術時のドリル操作で骨に亀裂が入りやすいこともあり、術者にはより繊細な技術と慎重な対応が求められます。
必ずしも骨粗しょう症だからインプラントが不可能というわけではありませんが、骨の状態を精密に診断し、リスクを理解した上で治療計画を立てる必要があります。
・薬剤(ビスフォスフォネート製剤)との関係
骨粗しょう症の治療でよく使われる薬のひとつに「ビスフォスフォネート製剤」があります。この薬は骨の破壊を抑える作用があり、骨折予防に効果を発揮しますが、歯科治療においては注意が必要です。
長期間服用している患者様では、まれに「顎骨壊死」という重い副作用が報告されています。これは、歯科手術による骨のダメージがきっかけとなり、骨が壊死して治りにくくなる状態です。
インプラント治療も外科処置を伴うため、このリスクが完全に無視できるわけではありません。そのため、骨粗しょう症の薬を服用している場合は必ず歯科医師に伝え、主治医と情報を共有することが重要です。
服薬状況によっては、手術のタイミングを調整したり、別の治療法を検討するケースもあります。薬の情報を正しく申告することが、安心して治療を受けるための第一歩です。
・骨造成が必要になるケースもある
骨粗しょう症の方は骨が痩せている場合が多いため、インプラントを支えるための骨量が不足していることがあります。
その際には「骨造成(GBR)」や「ソケットリフト」「サイナスリフト」といった骨を補う処置が必要になることがあります。これらの補助手術によって骨の厚みや高さを増やせば、インプラントの安定性を確保することが可能になります。
ただし、骨造成を行う場合は治療期間が長くなるほか、感染リスクもわずかに高まるため、全身状態と相談しながら慎重に進める必要があります。
骨粗しょう症だからといって必ずしもインプラントを諦める必要はありません。骨の状態を精密に診断し、補助手術を組み合わせることで安全に治療を行えるケースも多くあります。
大切なのは「骨粗しょう症=不可能」と決めつけず、経験豊富な歯科医師と相談しながら、自分に合った方法を選ぶことです。
このように、骨粗しょう症であっても適切な管理と治療計画があれば、インプラント治療を受けることは十分に可能なのです。
6.呼吸器疾患や喫煙習慣との関係
・呼吸器疾患がある方の麻酔リスク
喘息や慢性閉塞性肺疾患(COPD)などの呼吸器疾患をお持ちの方がインプラント治療を受ける場合、まず注意すべきは麻酔や鎮静時のリスクです。
インプラント手術は局所麻酔が基本ですが、患者様の不安が強い場合や長時間の処置が予想される場合には静脈内鎮静法を併用することがあります。
しかし、呼吸機能が低下していると鎮静薬の影響で呼吸が抑制されやすく、術中に酸素飽和度が下がる危険があります。
このため、呼吸器疾患を持つ方は事前に主治医と連携し、全身状態を把握した上で手術に臨む必要があります。必要に応じて酸素投与やモニタリングを強化し、安全を最優先にした体制で治療が行われます。
・喫煙がインプラントの生着率を下げる理由
喫煙はインプラントの成功率を下げる大きな要因のひとつです。
タバコの煙に含まれるニコチンは血管を収縮させ、血流を悪化させます。その結果、インプラントと骨が結合する過程(オッセオインテグレーション)が妨げられ、失敗のリスクが高まります。
また、喫煙は免疫力を低下させ、感染や炎症を起こしやすい状態をつくります。特に「インプラント周囲炎」と呼ばれる病気は、喫煙者に多く見られる合併症で、進行すると骨が溶けてインプラントを失うことにもつながります。
さらに、喫煙は歯ぐきの色や見た目にも影響し、せっかくのインプラントの審美性を損なう要因にもなります。つまり、喫煙はインプラント治療の大敵といえるのです。
・禁煙のタイミングが治療成功を左右
喫煙者の方がインプラント治療を希望する場合、最も重要なのは禁煙のタイミングです。
理想的には手術の数か月前から禁煙を始め、術後も継続することが望ましいとされています。手術直前だけ禁煙しても、血流や免疫への悪影響はすぐには改善されないため、長期的に禁煙を続けることが成功率を高めるカギとなります。
また、呼吸器疾患をお持ちの方にとっても禁煙は不可欠です。禁煙によって呼吸機能が改善し、手術や麻酔のリスクを下げることができます。
歯科医院によっては禁煙を前提条件としてインプラント治療を進める場合もあるほど、喫煙の影響は深刻です。
「インプラントを長持ちさせたい」「安全に手術を受けたい」と考えるのであれば、禁煙を治療成功への第一歩と位置づけることが大切です。
呼吸器疾患と喫煙はどちらもインプラントにとってリスクとなる要素ですが、適切な管理と生活習慣の改善によって、安全で安定した治療につなげることが可能です。
7.腎疾患や肝疾患を持つ方への配慮
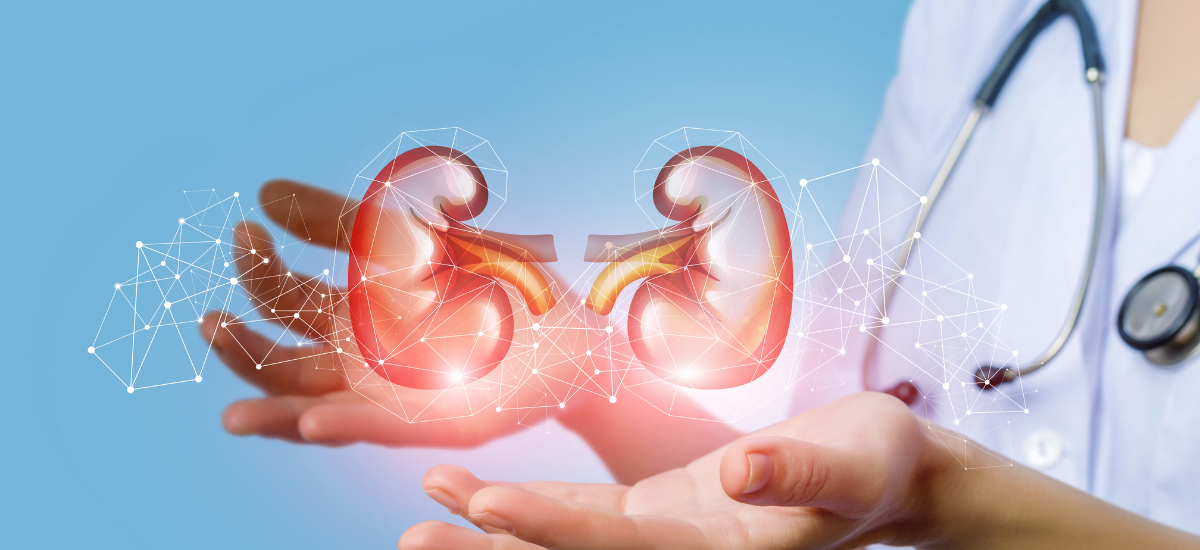
・薬剤代謝に関するリスク
腎疾患や肝疾患をお持ちの方がインプラント治療を受ける際にまず注意しなければならないのは「薬剤の代謝能力の低下」です。
腎臓は体内の老廃物や薬剤を排出する役割を担い、肝臓は薬剤を分解・代謝する中心的な臓器です。これらの機能が低下していると、通常の量の薬でも体内に長く残り、副作用や合併症のリスクが高まることがあります。
インプラント手術では抗生物質や鎮痛薬、麻酔薬など複数の薬剤を使用するため、腎臓や肝臓に負担がかかるケースが少なくありません。そのため、持病の程度や服薬状況を歯科医師に正確に伝えることが、安全な治療を行う上で欠かせないのです。
・出血傾向や免疫低下の可能性
腎疾患や肝疾患が進行すると、血液や免疫の働きに影響が及ぶ場合があります。
例えば、慢性腎不全の患者様では血小板機能が低下し、手術時に出血が止まりにくくなる傾向があります。肝疾患、特に肝硬変などでは凝固因子が十分に生成されず、同じく出血傾向が強くなることがあります。
さらに、腎疾患では透析を受けている患者様も多く、透析によって免疫力が低下している場合は感染リスクが高くなります。
インプラント手術は清潔な環境で行うとはいえ、切開や縫合を伴う外科処置ですので、免疫低下や出血傾向がある場合は、慎重な判断が必要です。主治医との情報共有を欠かさず、安全に治療を進める準備を整えることが大切です。
・主治医との情報共有の大切さ
腎疾患や肝疾患を持ちながらインプラント治療を希望する場合、最も重要なのは「主治医との連携」です。
腎臓内科や肝臓内科の主治医と歯科医師が情報を共有し、現在の病状や服薬内容、血液検査の結果をもとに治療計画を立てることで、安全性が大きく高まります。
例えば、透析を受けている患者様では透析日の翌日に手術を行うことで出血リスクを下げる工夫がなされます。肝疾患の患者様では、凝固能検査を行い、必要に応じて輸血や投薬で対応した上で治療を進めることもあります。
また、術後の薬剤選択についても、腎機能や肝機能に配慮して調整が行われます。
このように、腎疾患や肝疾患があるからといって必ずしもインプラントができないわけではありません。むしろ、医科と歯科が協力して治療に臨むことで、持病があっても安全にインプラントを受けられる可能性は十分にあるのです。
大切なのは「自分の病気を隠さず伝えること」と「主治医と歯科医師の両方と相談すること」。これを徹底することで、安心して治療を受けられる環境が整うのです。
8.精神疾患・服薬とインプラント治療

・抗うつ薬や抗精神病薬が影響することもある
うつ病や不安障害、統合失調症などの精神疾患をお持ちの方がインプラント治療を希望するケースは少なくありません。
精神疾患そのものが直接インプラントの成功率を下げるわけではありませんが、治療に関連する「服薬」が重要なポイントとなります。
抗うつ薬や抗精神病薬には唾液の分泌を減らす副作用があることが知られています。唾液が少なくなると口腔内が乾燥し、細菌が繁殖しやすくなって感染や炎症のリスクが高まります。
また、一部の薬は骨の代謝に影響を及ぼす可能性があり、インプラントの結合や長期安定性に間接的に関わることがあります。
そのため、服薬内容を正確に申告することが、インプラント治療の安全性を確保する第一歩となります。
・治療中のストレス耐性や理解度の違い
精神疾患を持つ方の場合、治療中のストレスや不安への耐性が個人によって大きく異なります。
インプラント手術は局所麻酔で行うため痛みは抑えられますが、「手術を受ける」という心理的な負担が強い不安や緊張につながることもあります。
また、インプラントは一度埋入したら終わりではなく、定期的なメンテナンスが欠かせません。この点を理解し、継続的に通院できるかどうかも重要な要素です。
もし治療に対する理解が十分でなかったり、セルフケアが難しかったりする場合には、家族やサポート体制の有無も含めて検討する必要があります。
つまり、精神疾患を持っているからといって不可能になるわけではなく、患者様一人ひとりの状況に応じて判断することが大切です。
・医師との十分なカウンセリングが必要
精神疾患とインプラント治療を両立させるためには、十分なカウンセリングが欠かせません。
歯科医師は、患者様の精神的な状態や服薬状況を正しく把握し、治療の流れをできるだけわかりやすく説明する必要があります。
また、主治医や精神科医と連携して治療計画を立てることも非常に重要です。薬の調整や治療に伴うストレスの管理について、医科と歯科が協力することでリスクを最小限に抑えることができます。
患者様自身も「不安に感じていること」や「治療に対する心配事」を正直に伝えることで、より安心できる治療環境を整えられます。
精神疾患があるからといってインプラント治療を諦める必要はありません。むしろ、医師との密なコミュニケーションと適切な管理によって、安全で安心できるインプラント治療は十分に可能なのです。
9.持病があっても治療を諦める必要はない

・全ての持病が絶対的な禁忌ではない
インプラント治療を希望される患者様の中には「自分には持病があるから無理だろう」と最初から諦めてしまう方が少なくありません。
確かに糖尿病や心疾患、高血圧、骨粗しょう症、腎疾患や肝疾患などは治療に影響を及ぼす可能性がありますが、だからといって必ずしもインプラントができないわけではありません。
多くの場合、病気の進行度や全身状態の安定度によっては、持病があっても安全に治療を受けられるケースがあります。
実際に、持病がある患者様のインプラント治療は珍しくなく、医師と相談しながらリスクを抑える方法を選ぶことで成功につなげることが可能です。
・コントロールされていれば治療可能な場合も多い
インプラント治療において重要なのは「持病そのものの有無」ではなく「その病気がコントロールされているかどうか」です。
例えば糖尿病であっても、血糖値が安定していれば感染や治癒遅延のリスクは大幅に下がります。
高血圧の方でも、降圧薬でしっかり血圧が管理されていれば手術中の血圧変動を抑えることができます。
心疾患や腎疾患をお持ちの方も、主治医と連携しながら治療計画を立てることで、安全性を確保したうえでインプラントを行うことが可能です。
つまり「病気がある=危険」ではなく、「病気をコントロールできているかどうか」が治療の可否を決める大きなポイントになるのです。
・医科と歯科の連携でリスクを下げられる
持病を抱える患者様がインプラント治療を受ける際に欠かせないのが「医科と歯科の連携」です。
例えば、循環器内科や内分泌内科、腎臓内科などの主治医と歯科医師が情報を共有することで、服薬内容や検査結果を踏まえたうえで最適な治療計画を立てることができます。
また、必要に応じて治療のタイミングを調整したり、手術時のモニタリングを強化したりすることで、リスクを最小限に抑えることが可能です。
さらに、歯科医院側でも術前に全身状態を詳しく確認し、術後の感染予防や痛みのコントロールを徹底することで、合併症を防ぐことができます。
このように、医科と歯科がしっかりと連携して取り組めば、持病がある方でも安心してインプラント治療を受けることができます。
「自分には病気があるからインプラントは無理」と思い込まず、まずは信頼できる歯科医師に相談してみることが大切です。
諦めるのではなく、正しい情報と医師との協力をもとに治療を検討することが、希望を実現する第一歩となるのです。
10.安全にインプラントを受けるためにできること

・自分の持病や服薬を正直に申告する
インプラント治療を安全に進めるために最も大切なのは、患者様ご自身が「正確な情報を伝える」ことです。
糖尿病や高血圧、心疾患、腎疾患、肝疾患などの持病、または日常的に服用している薬について、隠さず申告することが治療成功への第一歩となります。
特に、抗血栓薬や糖尿病治療薬、骨粗しょう症の薬などは手術の経過や術後の治癒に大きく関わるため、自己判断で中断や調整をしてはいけません。
歯科医師が正しい情報を把握できれば、薬の影響を考慮した治療計画や予防策を立てることができます。患者様の申告が、そのまま安全性を高めることにつながるのです。
・定期的な検査や健康管理を怠らない
インプラントは一度埋入すれば終わりではなく、その後の長期的な維持管理が欠かせません。
持病をお持ちの方にとっては特に、定期的な健康診断や血液検査を受け、全身状態を安定させることが大切です。
例えば、糖尿病であればHbA1cの数値を安定させること、高血圧であれば日常的に血圧を管理することが不可欠です。
また、腎機能や肝機能に問題がある場合は、定期的な検査を通じて薬の投与量や種類を調整し、手術や術後に負担がかからないように配慮する必要があります。
「口の健康」と「体の健康」は密接に関係しており、全身が安定していることがインプラントの長期安定にも直結します。
・信頼できる歯科医院で適切な相談をする
安全にインプラント治療を受けるためには、経験と知識が豊富な歯科医師に相談することが欠かせません。
持病があるからといって一律に「できない」と判断するのではなく、患者様一人ひとりの全身状態や生活習慣を踏まえたうえで適切な治療計画を提案してくれる歯科医師を選ぶことが重要です。
また、必要に応じて主治医と連携を取り、医学的な情報をもとにリスクをコントロールする姿勢があるかどうかもチェックすべきポイントです。
治療を進める際には、手術方法や術後の注意点、長期的なメンテナンスについて丁寧に説明を受けられることが安心につながります。
患者様自身も、疑問や不安を率直に伝えることで、納得のいく治療を受けることができるでしょう。
つまり「安全にインプラントを受けるためにできること」は、持病や疾患を正しく理解し、医科と歯科の連携を前提に信頼できる医師と相談することに尽きます。
これらを実践すれば、たとえ持病があっても安心してインプラント治療に臨むことができ、長期的な安定と快適な生活を実現できるのです。
『 東京審美インプラント治療ガイド:監修 松本デンタルオフィス東京 』
監修:松本デンタルオフィス東京
所在地:東京都東大和市清原4丁目10−27 M‐ONEビル 2F
電話:042-569-8127
*監修者
医療法人社団桜風会 松本デンタルオフィス
院長 松本圭史
*経歴
2005年 日本大学歯学部卒業。2005年 日本大学歯学部歯科補綴学第Ⅲ講座 入局。
2006年 日本大学歯学部大学院 入学。2010年 同上 卒業。
2010年 日本大学歯学部歯学部歯科補綴学第Ⅲ講座 助教
2013年 日本大学歯学部歯学部歯科補綴学第Ⅲ講座 専修医
2016年 医療法人社団桜風会 松本デンタルオフィス 新規開院
*所属学会
・日本補綴歯科学会
・日本口腔インプラント学会
・日本歯科審美学会
・日本顎咬合学会
*スタディグループ
・5-D Japan
・Esthetic Explores
詳しいプロフィールはこちらより


























