1.「インプラント治療、安全なの?危険なの?」と感じたあなたへ

インプラント治療が選ばれる背景
歯を失ったとき、どのような治療を選ぶべきかは多くの方が悩む問題です。
代表的な治療法には「入れ歯」「ブリッジ」「インプラント」があり、それぞれにメリットとデメリットがあります。
その中でもインプラントは「まるで自分の歯のように噛める」「自然な見た目に仕上がる」「健康な隣の歯を削らなくて済む」という理由から、年々希望する方が増えています。
特に食事を楽しみたい方や、人前での会話・笑顔に自信を取り戻したい方にとっては大きな魅力となっています。
近年では歯科用CTやシミュレーションソフトなどの技術が進化し、手術の精度が高まったことで治療の安全性は飛躍的に向上しています。こうした背景から「インプラントは安全な治療である」と広く認識されるようになってきました。
「安全」と言われる理由と「危険」と言われる側面
しかし、同時に「インプラントは危険ではないのか」と心配する方も少なくありません。
実際、インプラントはあごの骨に人工歯根を埋め込む外科手術を伴う治療です。
そのため、手術中や術後に腫れや痛み、まれに感染などの合併症が起こる可能性はゼロではありません。
また、糖尿病や心臓疾患などの全身疾患をお持ちの方、喫煙習慣がある方では治癒が遅れたり、インプラントが骨と結合しにくい場合があります。
こうした点から「危険」と表現されることもあるのです。
一方で、医学的な統計によれば、インプラント治療の成功率は世界的に見ても95%以上と非常に高い数字を示しています。
つまりリスクが全くないわけではありませんが、正しく診断・治療を行えば多くの方が安全に受けられる治療であることは明らかです。
危険性だけに目を向けて必要以上に恐れるのではなく、成功率の高さや安全性の裏付けを知ることで冷静に判断できるようになります。
最初に知っておきたいインプラントの基本
インプラント治療とは、チタンでできた人工歯根をあごの骨に埋め込み、その上に人工の歯を装着する治療方法です。
チタンは人体との親和性が高く、骨としっかり結合する特性があるため、安定した噛み心地が得られます。
入れ歯のように取り外す必要がなく、ブリッジのように健康な歯を削る必要もない点は大きなメリットです。
ただし、インプラント治療は一度の通院で終わる治療ではなく、精密検査・手術・治癒期間・人工歯の装着といった段階を踏む必要があります。
治療が完了するまでには数か月の期間を要することもありますが、その分、長期的に安定した結果が得られる可能性が高まります。
また、術後には定期的なメンテナンスが欠かせません。
インプラントは「入れて終わり」の治療ではなく、口腔内を清潔に保ち続けることで初めて長く機能するものだからです。
つまり、インプラント治療は「危険なもの」ではなく、きちんと仕組みを理解し、正しいプロセスを踏むことで「安全に受けられるもの」だといえます。
初めて治療を検討する際には、不安を抱えるのは自然なことです。ですが、その不安を解消するためには、リスクと安全性の両面を正しく理解することが大切です。
そして、信頼できる歯科医師に相談し、自分に合った治療計画を立てることが、安心してインプラントを受ける第一歩となるでしょう。
2.インプラント治療はなぜ「安全」とされるのか
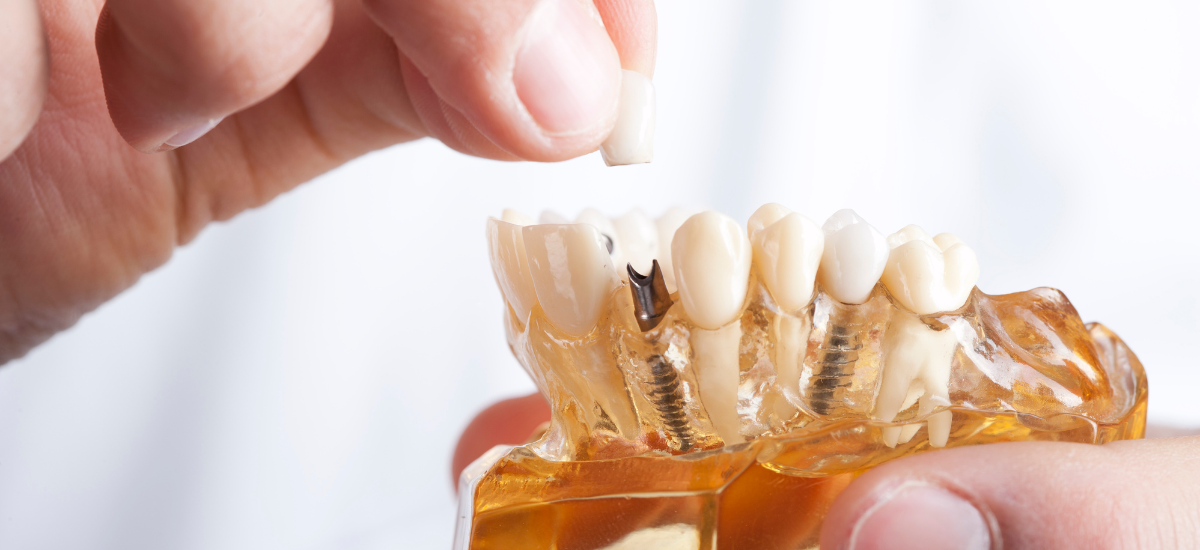
医療技術の進歩と成功率の高さ
インプラント治療が「安全」とされる大きな理由の一つは、医療技術の飛躍的な進歩とその成功率の高さにあります。
インプラントが登場した当初は、一部の専門医によって行われる限られた治療でした。しかし現在では、歯科用CTやコンピューターによるシミュレーション技術が導入され、骨の状態や神経・血管の位置を三次元的に把握できるようになっています。
これにより従来に比べてはるかに正確で、安全性の高い埋入が可能となりました。世界的な臨床研究では10年以上の経過観察においても成功率は95%以上と報告されており、これは歯科医療における他の多くの治療と比較しても非常に高い水準です。
また、使用されるインプラント体は医療用の純チタンで作られ、骨と結合する性質を持つことから、安定性と耐久性が長期間にわたり確保されることが実証されています。こうした科学的な裏付けこそが「危険ではない」と評価される根拠です。
事前診断と計画の精密さ
インプラント治療が安全に行われる背景には、事前診断の精密さがあります。
治療前に行う歯科用CT撮影では、骨の厚みや密度、神経や血管の走行を正確に確認できます。この情報をもとにコンピューターシミュレーションを行い、どの位置にどの角度でインプラントを埋め込むかを詳細に設計します。
さらに、サージカルガイドと呼ばれる手術補助装置を使用することで、設計通りの安全な位置にインプラントを埋入できるようになりました。これにより、従来は術者の経験や勘に依存していた部分が減少し、より安定した結果が得られるようになっています。
この「診断の正確さ」と「手術のガイド化」によって、神経や血管を傷つけるリスクを大幅に抑えることが可能となり、患者様が安心して治療を受けられる体制が整っています。
認可された素材と安全管理体制
もう一つの重要な点は、使用される材料や器具が厳しい基準を満たしていることです。
日本で用いられるインプラントは厚生労働省の承認を受けた医療機器であり、その安全性と耐久性は科学的に検証されています。人工歯根に使われるチタンは生体親和性が高く、アレルギーのリスクも非常に低い素材です。また、上部構造に使われるセラミックやジルコニアも、長期的に安定した使用が可能なことが確認されています。
さらに、滅菌や感染予防のための衛生管理体制も強化され、クリーンな環境で手術を行うことが標準化されています。
このように、材料の安全性・国の承認・医療機関の体制といった複数の要素が重なり合うことで、インプラント治療は「危険ではなく、十分に安全に受けられる治療」であると位置づけられているのです。
もちろん、どのような治療にもリスクは存在します。しかし、インプラントの場合はそのリスクを最小限に抑えるための科学的根拠と仕組みが揃っており、それが高い成功率と患者様の安心につながっています。
3.インプラント治療に潜む「危険性」とは?

外科手術である以上ゼロではないリスク
インプラント治療は「安全性が高い」とされる一方で、外科手術を伴う以上リスクがゼロになることはありません。
手術の際には歯ぐきを切開し、あごの骨にドリルで穴を開けて人工歯根を埋め込みます。この過程で骨の形状や血管・神経の走行を正確に把握していなければ、しびれや出血といった合併症を引き起こす可能性があります。
ただし、近年はCTによる三次元画像診断やサージカルガイドの導入により、こうした偶発的な事故は大幅に減少しています。重要なのは、リスクをゼロと考えるのではなく「限りなく低く抑えられる」という現実を理解することです。
神経や血管へのダメージの可能性
インプラント治療で特に注意が必要とされるのは、下あごの神経や上あごの血管への影響です。
下あごの奥歯部分には「下歯槽神経」という大きな神経が走っており、誤って触れてしまうとしびれや知覚鈍麻を起こす可能性があります。上あごでは、上顎洞という空洞に近接するため、穿孔すると炎症や副鼻腔炎を招くリスクもあります。
これらは「危険」と感じられるかもしれませんが、実際にはCTで神経や空洞の位置を把握し、適切な長さや太さのインプラントを選択することでほとんど防げる問題です。
つまり、正しい診断と技術を備えた歯科医師にかかれば、神経や血管へのダメージの危険は極めて低いといえます。
全身疾患や生活習慣による影響
インプラント治療の安全性に影響を与えるのは、口の中だけではありません。糖尿病や高血圧、心臓疾患といった全身疾患を抱えている方では、傷の治りが遅くなったり感染リスクが高まる可能性があります。
また、喫煙習慣はインプラントの成功率を下げる要因として知られており、骨とインプラントがしっかり結合しにくくなるケースがあります。さらに歯ぎしりや食いしばりといった生活習慣も、インプラントに過剰な負担をかけてしまうため注意が必要です。
こうした要因を踏まえると「危険」と思われるかもしれませんが、実際には事前に病歴や生活習慣を正しく申告し、改善すべき点を共有してから治療に臨めば、危険性を大きく下げることが可能です。
インプラントは確かに外科的処置を伴いますが、リスクの多くは事前の検査と生活習慣の見直しによってコントロールできるものであり、「危険」よりも「安全に受けるための工夫」が重要といえるでしょう。
4.感染リスクと予防の重要性
手術中の細菌感染のリスク
インプラント治療においてもっとも注意が必要とされる合併症の一つが「感染」です。
手術中は歯ぐきを切開し、骨に人工歯根を埋め込む処置を行います。その際に細菌が入り込むと、術後に腫れや痛みが強くなったり、最悪の場合はインプラントが骨と結合せずに脱落してしまうこともあります。
ただし、現代の歯科医療では感染リスクを減らすために、手術は徹底した滅菌環境で行われ、器具や材料もすべて高水準の衛生管理のもと使用されます。抗生物質を予防的に服用することも多く、手術自体で感染を起こすリスクは極めて低いのが現状です。
それでもゼロにはならないため、患者様自身が治療の意味を理解し、術後の注意を守ることが大切になります。
術後のセルフケア不足による炎症
インプラントは「入れて終わり」の治療ではなく、術後のセルフケアが何より重要です。
手術後の傷口は一時的に細菌に対して脆弱な状態にあります。この時期にブラッシングを怠ったり、喫煙や飲酒を続けてしまうと、炎症が起こりやすくなり、最悪の場合はインプラント周囲炎と呼ばれる病気に発展してしまいます。
インプラント周囲炎は歯周病に似た症状で、進行すると骨が溶け、せっかく埋め込んだインプラントを失う危険があるのです。
こうしたトラブルを防ぐためには、毎日のブラッシングに加えて、デンタルフロスや歯間ブラシを使い、歯ぐきやインプラントの周囲を清潔に保つことが欠かせません。
セルフケアを継続できるかどうかが、インプラントの寿命を左右する重要なポイントといえるでしょう。
定期的なメンテナンスで防げる危険
セルフケアに加えて欠かせないのが、歯科医院での定期的なメンテナンスです。
インプラントは天然の歯と同じように噛める一方で、歯周病のような炎症が進んでも自覚症状が少ないのが特徴です。そのため、痛みや腫れに気づいたときには病気が進行してしまっていることもあります。
定期検診では、専用の器具を使ってインプラント周囲を清掃したり、レントゲンで骨の状態を確認することで、早期のトラブルを見逃さずに対応できます。
また、かみ合わせの調整を行うことで、インプラントに過剰な負担がかからないようにすることも大切です。
つまり、感染リスクを本当に防ぐためには「患者様のセルフケア」と「歯科医院でのプロケア」の両輪が不可欠なのです。
この2つを継続することで、インプラントは長期的に安定し、安全に使い続けることができるのです。
5.骨とインプラントが結合するまでの注意点
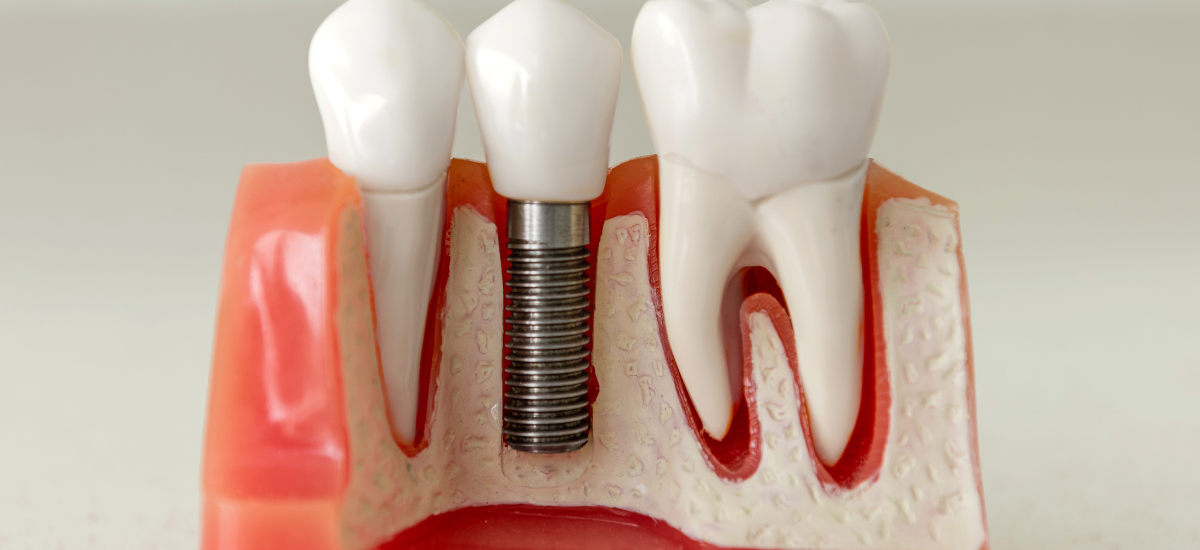
「オッセオインテグレーション」とは何か
インプラント治療において最も重要なプロセスの一つが「オッセオインテグレーション」と呼ばれる現象です。
これは、チタン製の人工歯根があごの骨と直接結合し、一体化していく過程を意味します。骨とインプラントがしっかり結合することで、天然の歯と同じような安定性が得られるのです。
通常、この結合には数か月の治癒期間が必要とされ、下あごで2〜3か月、上あごでは骨が柔らかいため4〜6か月かかることもあります。
この間に骨とインプラントの結合が不十分だと、インプラントは固定されず、失敗につながるリスクがあります。そのため、この治癒期間をいかに適切に過ごすかが、安全で成功率の高い治療に直結するのです。
喫煙や過度な飲酒が与える悪影響
骨とインプラントが結合する過程において、生活習慣が大きな影響を与えることも忘れてはなりません。
特に喫煙は血流を悪化させ、歯ぐきや骨への酸素供給を妨げるため、治癒を遅らせる大きな要因となります。研究でも、喫煙者は非喫煙者に比べてインプラントの成功率が下がることが報告されています。
また、過度な飲酒も免疫力の低下や血液循環の阻害につながり、炎症や感染のリスクを高める原因となります。
治療を受けるにあたっては、手術直後だけでなく骨と結合する期間を通じて禁煙・節酒を意識することが大切です。
「少しくらいなら大丈夫」と軽視してしまうと、インプラントの結合不良や脱落という結果につながりかねません。安全に治療を進めるためには、生活習慣の改善も欠かせない準備の一部だといえるでしょう。
骨の質・量による治療成否の違い
インプラント治療の安全性と成功率は、骨の質や量にも大きく左右されます。
骨が十分に厚く硬い場合、インプラントはしっかりと固定されやすく、治療の成功率も高くなります。しかし、歯を失ってから時間が経過していると骨が痩せてしまい、十分な厚みや高さが確保できないことがあります。
その場合には、骨造成やサイナスリフトといった補助手術を行い、骨の量を増やす処置が必要になることもあります。
また、骨粗しょう症などの全身的な状態も骨の質に影響を与えるため、事前に医科との連携や検査が行われる場合もあります。
つまり、骨とインプラントが結合するまでの注意点とは、単に時間を待つだけではなく「生活習慣の改善」「骨の状態の正確な診断」「必要に応じた補助手術」といった要素を含めた総合的な取り組みなのです。
これらをしっかりと理解し、医師と二人三脚で治療を進めることで、インプラントは安全に骨と結合し、長期にわたり安定した機能を発揮することができます。
6.麻酔や手術時の「安全管理」について
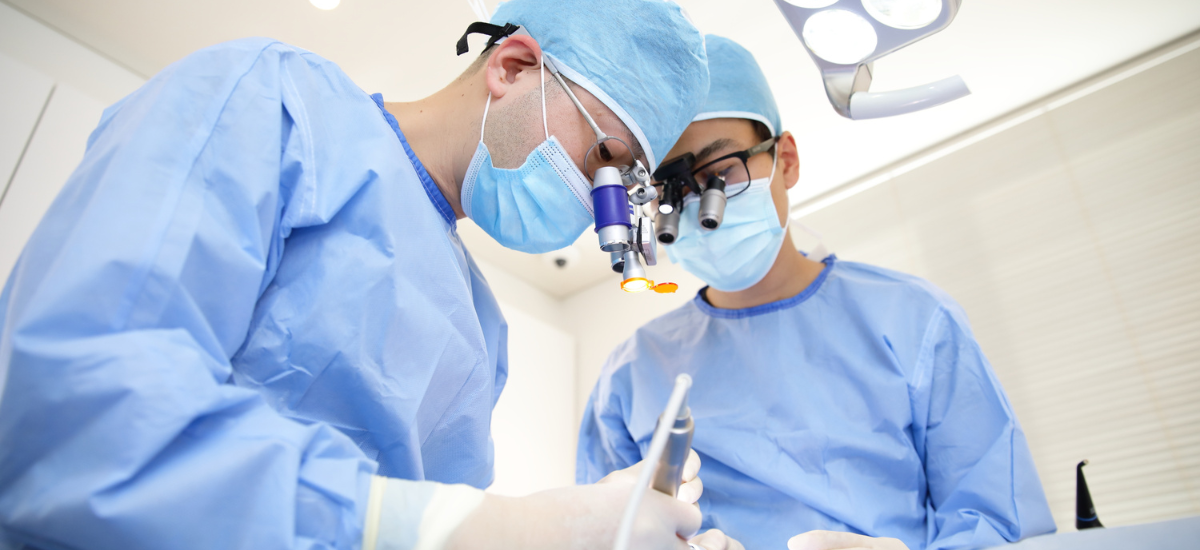
局所麻酔のリスクと安全性
インプラント手術で最も一般的に用いられるのは「局所麻酔」です。
局所麻酔は治療する部位のみに効果を及ぼし、意識は保たれたまま痛みを感じにくくする方法です。歯科治療では日常的に使われており、その安全性は高く、アレルギーや副作用が起こるケースはごく稀です。
また、麻酔薬の種類や量は患者様の体格・体調に合わせて調整されるため、過剰投与によるリスクも最小限に抑えられています。
万が一の異常が起きた場合でも、歯科医院では緊急対応マニュアルや医療機器が整備されているため、落ち着いて対応できる体制が整っています。
つまり局所麻酔は「危険」というよりも「一般的で安全性の高い手法」であり、過度な心配は不要といえるでしょう。
静脈内鎮静法による快適性と注意点
インプラント手術に対する恐怖心や緊張が強い方には「静脈内鎮静法」が選択されることもあります。
これは点滴から鎮静薬を投与し、うとうとしたリラックス状態で手術を受けられる方法です。全身麻酔とは異なり完全に意識を失うわけではなく、声をかけられれば反応できる程度の軽い鎮静状態になります。
静脈内鎮静法を併用することで、手術中の不安や緊張が和らぎ、体への負担も少なく快適に治療を受けられるのが大きなメリットです。
ただし、血圧や呼吸状態の変化に注意が必要であり、心疾患や呼吸器疾患を持つ方は事前に十分な検査と相談が行われます。
麻酔科医が立ち会う場合も多く、安全管理の面でも厳格なモニタリングが行われます。
適切な条件下で実施されれば、静脈内鎮静法は非常に安全で有効な手段となります。
緊急時の対応体制と安全管理の重要性
手術中の安全を確保するためには、麻酔の方法そのものだけでなく、万が一に備えた体制が整っているかどうかが重要です。
インプラント手術では、血圧や心拍数、酸素飽和度をモニターで常時チェックし、異常があればすぐに対応できる環境が整えられています。
また、救急蘇生用の酸素吸入器やAEDなどの設備を常備している歯科医院も増えており、医療安全の意識は年々高まっています。
さらに、患者様にとって安心できるポイントは「リスクについて事前に説明を受けられること」です。麻酔の効果や副作用、手術中の安全管理の流れを理解してから臨むことで、不安は大きく軽減されます。
このように、局所麻酔・静脈内鎮静法ともに十分な安全性が確立されており、緊急時の対応体制も整っていることから、インプラント手術は「安全に受けられる治療」といえるのです。
患者様自身が「どのように安全が守られているのか」を理解することが、安心して治療に臨む第一歩となるでしょう。
7.長期的な安全を守るためのメンテナンス
インプラント周囲炎の予防が鍵
インプラント治療が成功しても、それで終わりではありません。天然歯と同様に、長期的に安全に使い続けるためには日々のケアと定期的な管理が欠かせません。
特に注意すべき病気が「インプラント周囲炎」です。これはインプラントの周囲に細菌が侵入し、歯ぐきや骨に炎症を起こす疾患で、進行すると骨が溶け、最悪の場合インプラントを失うことにもつながります。
インプラントは虫歯になることはありませんが、歯周病と同じように周囲の組織が弱ってしまう点は軽視できません。
インプラント周囲炎は初期段階では自覚症状に乏しいため、「違和感を感じたときにはすでに進行していた」というケースも珍しくありません。したがって、予防こそが最も重要な対策といえるのです。
定期検診で早期発見・早期治療
インプラントを長持ちさせるためには、歯科医院での定期検診が不可欠です。
検診では歯科医師や歯科衛生士がインプラント周囲の状態をチェックし、歯周ポケットの深さや出血の有無、レントゲンで骨の状態を確認します。これにより、炎症が起きていても初期の段階で発見でき、早期治療により深刻なトラブルを未然に防ぐことができます。
また、かみ合わせのバランスもチェックポイントです。インプラントは天然歯と比べて強い力がかかりやすいため、定期的な調整を行わなければ過剰な負担が積み重なり、破損や脱落のリスクが高まります。
検診を怠らず、プロの目で状態を確認してもらうことは、長期的な安全性を守るうえで極めて重要です。
自宅でのブラッシングとプロケアの両立
メンテナンスの基本は、やはり毎日のセルフケアです。
インプラント周囲を清潔に保つためには、通常の歯ブラシに加えて歯間ブラシやフロスを使い、細部まで丁寧に清掃することが推奨されます。特にインプラントと歯ぐきの境目は汚れが溜まりやすく、念入りなケアが求められます。
一方で、自宅でのケアだけでは完全に汚れを取りきれません。そのため、歯科医院での専門的なクリーニング「プロケア」が不可欠です。専用の器具を使ったクリーニングでは、バイオフィルムや歯石を徹底的に除去し、インプラント周囲の健康を保つことができます。
つまり、セルフケアとプロケアを両立させることこそが、インプラントを長期間安全に維持する最大の秘訣です。
「治療が終わったからもう安心」ではなく、「治療後のメンテナンスこそが本当のスタート」であると理解して、長期的な健康を守り続けていきましょう。
8.「安全」と「危険」を分けるのは歯科医院選び

経験豊富な歯科医師の存在
インプラント治療が「安全」か「危険」かを分ける最大のポイントは、執刀する歯科医師の経験と技術力です。
インプラントは高度な外科処置を伴うため、解剖学的な知識や外科的な技術が欠かせません。経験豊富な歯科医師は、骨の状態や神経の位置を正確に把握し、リスクを回避する判断力を持っています。
逆に、経験が浅いと診断や手術計画が不十分になり、術後のトラブルに発展する可能性も否定できません。
また、症例数の多さも安心材料となります。数多くの治療を行ってきた歯科医師は、難症例や予期せぬトラブルにも適切に対応できる力を持っているため、患者様にとってより安全性の高い治療が期待できます。
つまり「誰に治療を任せるか」が、安全と危険を大きく分けるカギなのです。
衛生管理や設備の充実度
歯科医院の衛生管理や設備の充実度も、安全性を大きく左右する要素です。
インプラント手術は外科処置である以上、無菌的な環境が求められます。清潔なオペ室や滅菌された器具の使用、スタッフ全員が衛生管理を徹底しているかどうかは重要なチェックポイントです。
また、歯科用CTやシミュレーションソフト、サージカルガイドなど最新の設備が整っているかも確認しておきたい点です。これらの機器は診断の精度を高め、手術の安全性を向上させるために不可欠です。
設備が整っていない環境では、万全の治療計画が立てられず、危険性が増す可能性があります。逆に衛生管理が徹底され、最新の機器を活用する歯科医院では、感染や偶発的な事故のリスクを最小限に抑えた治療が実現できます。
患者に合った治療計画を立てる力
安全なインプラント治療には「オーダーメイドの治療計画」が欠かせません。
患者様一人ひとりの骨の状態、全身の健康状態、生活習慣は異なります。これらを十分に把握せずに画一的な治療を行えば、失敗やトラブルにつながりかねません。
信頼できる歯科医院は、精密検査やカウンセリングを通じてリスク因子を把握し、患者様の状況に最適な治療方法を提案します。例えば骨が不足していれば骨造成を検討し、全身疾患がある方には医科と連携して安全に治療を進めるといった柔軟な対応がなされます。
また、治療後のメンテナンス体制まで視野に入れた長期的な計画を立てられるかどうかも、安全性を大きく左右します。
このように、経験・設備・治療計画という3つの柱が揃って初めて「安全なインプラント治療」が実現するのです。歯科医院を選ぶときには、これらの視点から慎重に判断することが、危険を避ける最良の方法といえるでしょう。
9.インプラントを検討する際の自己チェックポイント

持病や服薬との関係を確認
インプラント治療を検討する際、まず確認すべきは「自分の全身の健康状態」です。
糖尿病や高血圧、心臓疾患、骨粗しょう症などの持病をお持ちの方は、治療に影響する場合があります。例えば、糖尿病がコントロールされていないと傷の治りが遅くなり、感染のリスクが高まります。また、骨粗しょう症の薬(ビスフォスフォネート系薬剤)を服用している方は、骨の治癒に影響を及ぼすため、必ず歯科医師と医科の主治医に相談が必要です。
服薬内容を正確に伝えずに治療を受けてしまうと、予期せぬ合併症を引き起こす可能性があります。そのため「自分の健康状態や薬について正しく申告する」ことが、危険を避け安全に治療を受ける第一歩です。
喫煙・生活習慣の改善が必要かどうか
インプラントの成功率を左右するのは、全身の健康状態だけではありません。日常生活の習慣も大きな要因となります。
特に喫煙は血流を悪化させ、骨とインプラントの結合を妨げるため、失敗のリスクを高めることがわかっています。喫煙者では非喫煙者に比べてインプラントの成功率が低いとされ、治療前後の禁煙は非常に重要です。
また、過度な飲酒も免疫力を低下させ、炎症や感染の原因になります。さらに、歯ぎしりや食いしばりといった癖は、インプラントに過剰な負担をかけ、長期的な安定性を損なうことがあります。
こうした習慣は「危険を高める要因」になり得ますが、事前に改善を心がければ十分にリスクを下げることが可能です。インプラントを検討する際には、自分の生活習慣を振り返り、必要に応じて改善できるかどうかをチェックすることが欠かせません。
自分の希望と現実的な治療内容のすり合わせ
インプラント治療を安全に進めるためには、「自分の希望」と「現実的に可能な治療内容」をすり合わせることも大切です。
「見た目を重視したい」「できるだけ短期間で治療を終えたい」「費用を抑えたい」など、患者様によって希望はさまざまです。しかし、骨の状態や全身の健康状態によっては、希望通りに進められないこともあります。
例えば骨が不足している場合は、骨造成が必要になるため治療期間が長くなります。全身疾患がある場合には、治療に制約がかかることもあります。
このように希望と現実のギャップを理解し、歯科医師と十分に相談することで、無理のない治療計画を立てることができます。
結果的に「理想」と「現実」をうまく調整することが、安全で満足度の高い治療につながるのです。
自己チェックポイントを通じて、自分の体や生活、希望を客観的に見直すことは、危険を避けるためだけでなく、安心して治療を受けるための準備にもなります。これらを踏まえて治療に臨むことで、インプラントはより安全に、そして長期的に安定して機能してくれるでしょう。
10.インプラント治療は「危険」ではなく「理解して安全に受けるもの」

リスクを正しく知ることが安心につながる
インプラント治療を検討する際に、多くの方が「危険なのでは?」と不安を抱きます。
確かに外科手術である以上、感染や神経損傷、結合不良といったリスクがゼロになることはありません。しかし、これはあらゆる医療行為に共通して言えることです。
大切なのは「危険があるかどうか」ではなく、「その危険をどの程度まで下げられるか」です。
最新のCT撮影やシミュレーション技術、滅菌環境での手術、経験豊富な歯科医師による診断と計画、そして患者様自身の生活習慣の改善。これらが組み合わさることで、危険性は限りなく低く抑えられます。
リスクを正しく理解したうえで準備を整えることが、不安を安心に変える第一歩なのです。
医師との相談で不安を解消する
インプラント治療の安全性を高めるうえで欠かせないのが、歯科医師との丁寧な相談です。
「自分の持病でも治療できるのか」「治療期間はどれくらいかかるのか」「費用やメンテナンスはどの程度必要か」など、不安や疑問は一人で抱え込まず、医師に直接質問することが重要です。
信頼できる歯科医師であれば、メリットだけでなくリスクについてもきちんと説明してくれるはずです。
また、カウンセリングを通じて治療計画を患者様と共有し、納得したうえで治療を始められることも安全性につながります。
不安を解消する過程そのものが、治療を「危険」から「安心」へと変える大切なステップだといえるでしょう。
自分に合った方法を選ぶことが最大の安全対策
インプラント治療は一律の方法ではなく、患者様の状態や希望に応じて多様なアプローチがあります。
骨の量が不足している場合は骨造成を組み合わせたり、全ての歯を失っている方には「オールオン4」などの治療法が適応されることもあります。
また、金属アレルギーが心配な方にはセラミックやジルコニア製のアバットメントを選ぶことも可能です。
このように「自分に合った方法を選べる」という柔軟性が、インプラント治療の大きな利点です。
逆に、自分の体の状態やライフスタイルに合わない治療を無理に受ければ、トラブルにつながるリスクは高まります。
だからこそ、治療を「危険」にするか「安全」にするかは、患者様自身の選択と理解にもかかっているのです。
正しい知識を持ち、納得のうえで自分に合った治療を選択することこそ、最大の安全対策といえるでしょう。
インプラント治療は「危険だから避けるもの」ではなく、「理解したうえで安全に受けられるもの」であり、それが現代の歯科医療が到達した大きな成果なのです。
『 東京審美インプラント治療ガイド:監修 松本デンタルオフィス東京 』
監修:松本デンタルオフィス東京
所在地:東京都東大和市清原4丁目10−27 M‐ONEビル 2F
電話:042-569-8127
*監修者
医療法人社団桜風会 松本デンタルオフィス
院長 松本圭史
*経歴
2005年 日本大学歯学部卒業。2005年 日本大学歯学部歯科補綴学第Ⅲ講座 入局。
2006年 日本大学歯学部大学院 入学。2010年 同上 卒業。
2010年 日本大学歯学部歯学部歯科補綴学第Ⅲ講座 助教
2013年 日本大学歯学部歯学部歯科補綴学第Ⅲ講座 専修医
2016年 医療法人社団桜風会 松本デンタルオフィス 新規開院
*所属学会
・日本補綴歯科学会
・日本口腔インプラント学会
・日本歯科審美学会
・日本顎咬合学会
*スタディグループ
・5-D Japan
・Esthetic Explores
詳しいプロフィールはこちらより


























